Cataratas en niños: Comprensión y manejo
Descubrir que tu hijo tiene cataratas puede generar muchas dudas y miedo. Sin embargo, después de leer esta guía, te sentirás más informado y seguro sobre las opciones y tratamientos disponibles. En el Centro Fernández-Velázquez, ofrecemos soluciones efectivas y esperanzadoras, sirviendo como puente hacia una mejor comprensión y manejo de las cataratas infantiles.
¿Qué son las cataratas infantiles?
Las cataratas infantiles se refieren a la opacificación del cristalino del ojo, que es la lente natural que nos ayuda a enfocar la visión.
Esta condición impide que la luz se transmita claramente a la retina, lo que puede resultar en una visión borrosa o nublada.
Aunque menos comunes en niños que en adultos, las cataratas pueden tener un impacto significativo en el desarrollo visual del niño si no se tratan a tiempo.
Existen dos tipos principales de cataratas en niños: congénitas y adquiridas. Las cataratas congénitas están presentes al nacer y pueden ser causadas por factores genéticos, infecciones durante el embarazo o problemas metabólicos.
Por otro lado, las cataratas adquiridas se desarrollan durante la infancia y pueden ser el resultado de una enfermedad, como la diabetes, o de un traumatismo ocular.
Independientemente del tipo, es crucial detectar y tratar las cataratas infantiles lo antes posible para minimizar su impacto en el aprendizaje y el desarrollo social del niño.
En el Centro Fernández-Velázquez, utilizamos técnicas avanzadas para diagnosticar y tratar eficazmente las cataratas, ayudando a los niños a recuperar su visión y calidad de vida.
¿Cómo es de frecuente?
Las cataratas en niños, aunque menos comunes que en adultos, representan una preocupación significativa debido a su impacto potencial en el desarrollo visual temprano.
A nivel mundial, se estima que la incidencia de cataratas infantiles es de aproximadamente 2 a 4 casos por cada 10,000 nacimientos. Este rango varía dependiendo de factores genéticos, ambientales y de salud general de la población.
En países con sistemas de salud más avanzados, la detección temprana y el tratamiento de las cataratas pueden prevenir la mayoría de las complicaciones a largo plazo asociadas con la visión. Sin embargo, en regiones donde el acceso a la atención médica es limitado, las cataratas pueden continuar siendo una causa importante de discapacidad visual.
La concienciación sobre la prevalencia de las cataratas infantiles es crucial para promover un diagnóstico y tratamiento oportunos.
En el Centro Fernández-Velázquez, enfatizamos la importancia de los exámenes visuales regulares para los niños, especialmente si existen factores de riesgo como antecedentes familiares de cataratas o enfermedades metabólicas, que pueden aumentar la probabilidad de esta afección.
Tipos de cataratas infantiles
Las cataratas infantiles pueden clasificarse en varios tipos según su origen y características, cada una afectando de manera diferente la visión del niño:
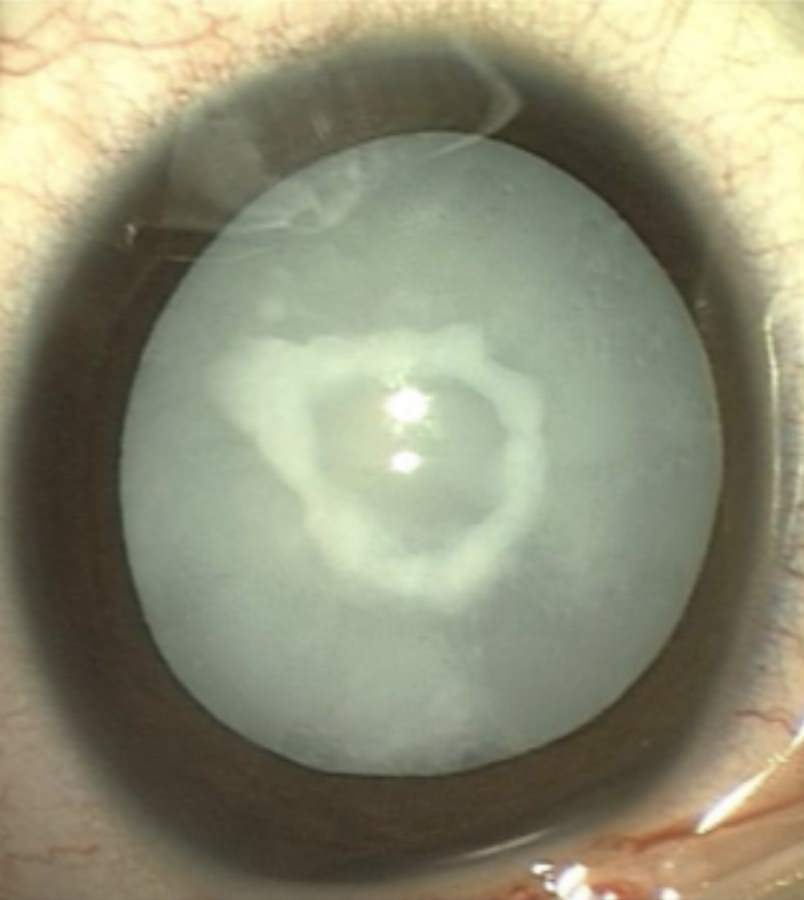
Cataratas Congénitas
Las cataratas congénitas están presentes desde el nacimiento y pueden ser detectadas incluso en los exámenes neonatales. Son frecuentemente causadas por alteraciones genéticas, infecciones durante el embarazo, o desórdenes metabólicos. Pueden ser unilaterales (afectando un solo ojo) o bilaterales (afectando ambos ojos).
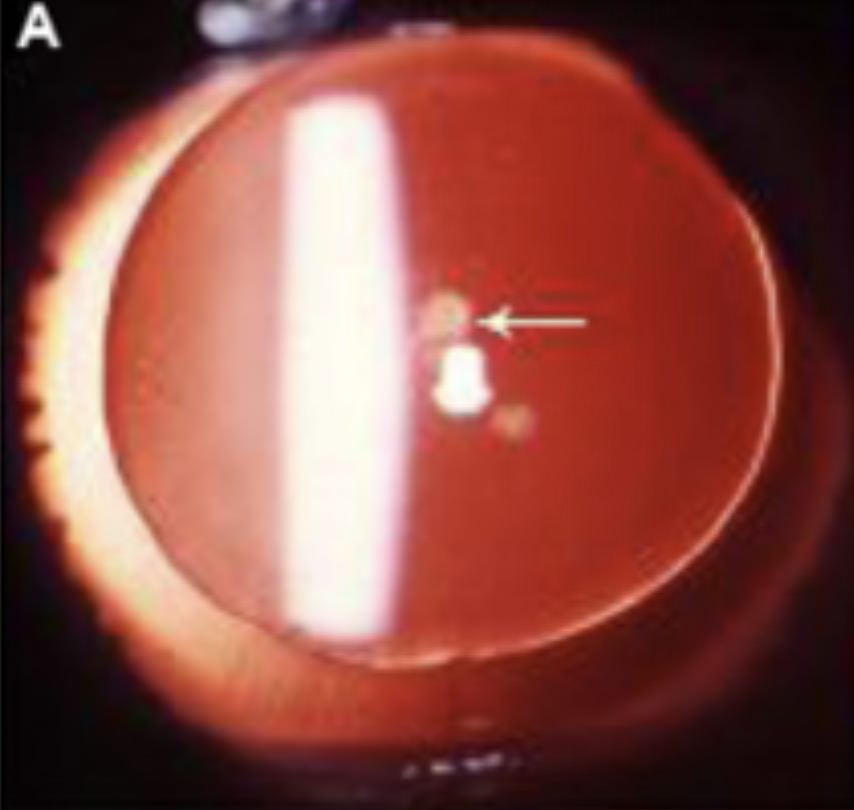
Cataratas Traumáticas
Resultan de un impacto directo o lesión en el ojo. Este tipo de catarata puede desarrollarse inmediatamente después del trauma o años más tarde, haciendo esencial la monitorización a largo plazo de cualquier niño que haya sufrido un traumatismo ocular significativo.
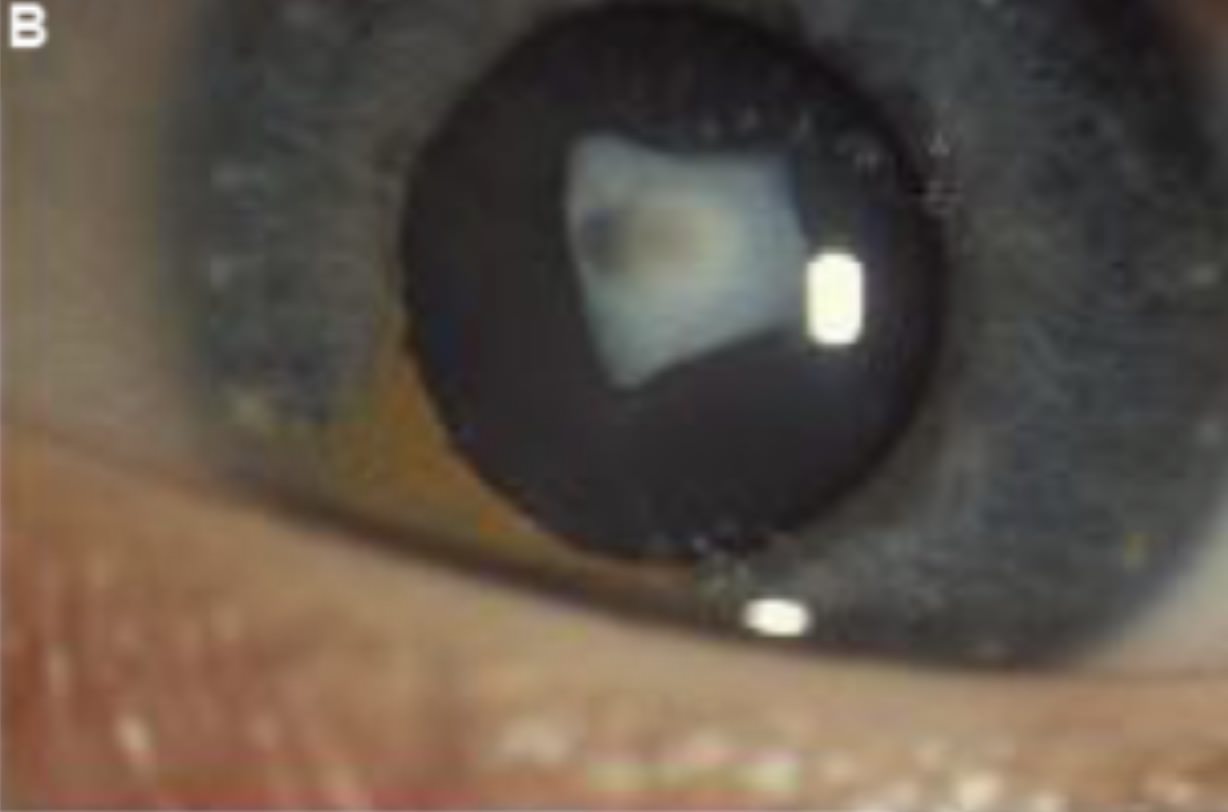
Cataratas Metabólicas
Asociadas con enfermedades metabólicas hereditarias, como la galactosemia o diabetes, estas cataratas se forman como resultado de desequilibrios químicos en el cuerpo que afectan la claridad del cristalino.
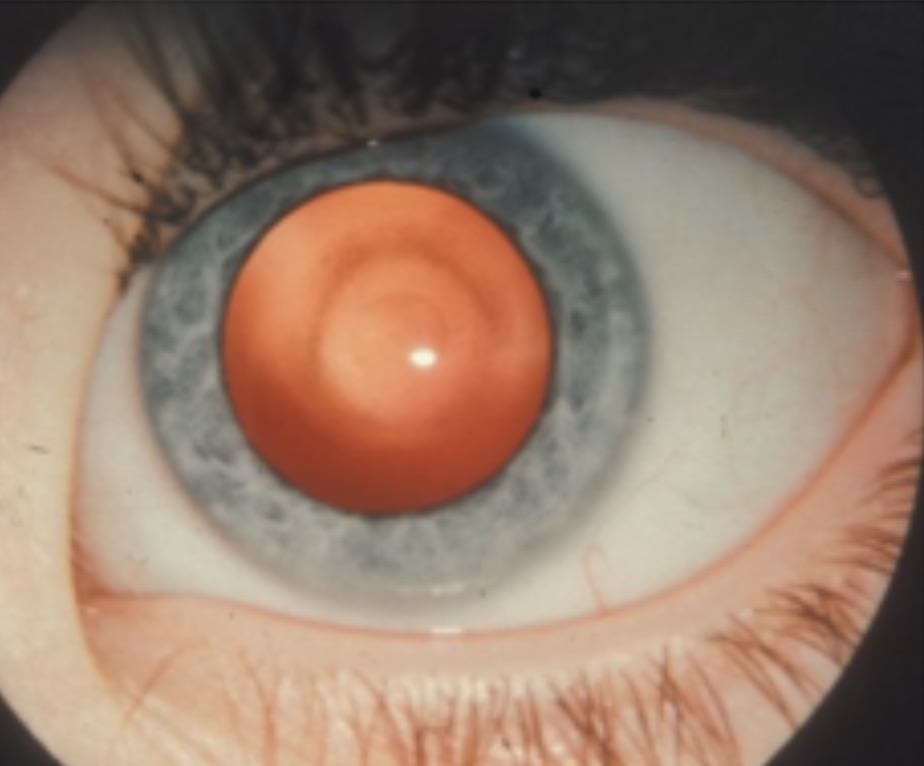
Cataratas Secundarias
Pueden desarrollarse como una complicación de otras enfermedades oculares o del uso prolongado de ciertos medicamentos, como los corticosteroides.
Cada tipo de catarata requiere una estrategia de diagnóstico y tratamiento específica.
Causas de las cataratas en niños
Las cataratas en niños pueden deberse a una variedad de causas, tanto genéticas como ambientales, que afectan la claridad del cristalino del ojo. Comprender estas causas es crucial para el diagnóstico temprano y la gestión efectiva de la condición:
1. Genéticas: Muchas cataratas infantiles son hereditarias, transmitidas de padres a hijos a través de genes defectuosos. Estas pueden estar asociadas con síndromes genéticos como el síndrome de Down, el síndrome de Marfan, o la galactosemia. La identificación de un componente genético puede requerir asesoramiento genético y pruebas familiares.
2. Infecciones Congénitas: Las infecciones durante el embarazo, como la rubéola, la toxoplasmosis, el citomegalovirus y el herpes, pueden transmitirse al feto y causar cataratas congénitas, además de otros problemas de salud.
3. Metabólicas: Trastornos metabólicos en el niño, como la diabetes infantil o desequilibrios en el metabolismo de carbohidratos y galactosa, pueden llevar al desarrollo de cataratas como una complicación secundaria.
4. Traumatismo: Las lesiones en el ojo, ya sea por un golpe directo, la penetración de un objeto, o incluso cirugías oculares previas, pueden causar cataratas traumáticas, que pueden manifestarse inmediatamente o varios años después del incidente.
5. Exposición a Radiación: La exposición a ciertos tipos de radiación también puede ser un factor contribuyente. Esto incluye la radiación ultravioleta del sol sin protección adecuada, así como la radiación debido a tratamientos médicos.
6. Uso de Medicamentos: Algunos medicamentos, especialmente los corticosteroides, pueden inducir la formación de cataratas cuando se usan durante períodos prolongados o en dosis altas.
Síntomas y señales de alerta
Identificar las cataratas en niños puede ser desafiante, especialmente en bebés y niños muy pequeños que no pueden comunicar lo que ven. Sin embargo, hay varios síntomas y señales de alerta que los padres y cuidadores pueden observar para detectar posibles problemas:
1. Visión Nublada o Borrosa: Uno de los signos más comunes de cataratas es la apariencia de visión nublada o borrosa, donde el niño puede tener dificultades para ver detalles claramente.
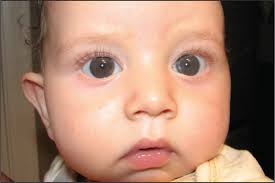
2. Cambios en el Color del Iris: En algunos casos, especialmente en cataratas congénitas, puede observarse una mancha blanca o un cambio de color en el área normalmente negra del iris, conocida como leucocoria.
3. Sensibilidad a la Luz: Los niños con cataratas pueden mostrar una sensibilidad inusual a la luz brillante o al sol, ya que la luz se dispersa por el cristalino opacificado.
4. Dificultad con la Visión Nocturna: Las cataratas pueden hacer que sea especialmente difícil ver en condiciones de baja luz.
5. Nistagmo: Un movimiento ocular incontrolable y rápido puede ser un signo de cataratas y otros problemas visuales en niños.
6. Estrabismo o Desviación de uno de los Ojos: La desalineación en los ojos de un niño, donde uno de los ojos puede desviarse hacia adentro, hacia afuera, hacia arriba o hacia abajo, puede ser indicativo de cataratas.
7. Diferencias en el Tamaño Aparente de los Ojos: Si uno de los ojos parece visualmente más grande o más pequeño que el otro, puede ser un signo de problemas visuales subyacentes, incluyendo cataratas.
8. Desinterés por Actividades que Requieren Buena Visión: Los niños con problemas de visión pueden evitar actividades que antes disfrutaban, como leer o distinguir objetos a distancia.
9. Frotarse los Ojos Frecuentemente: Aunque común en muchas condiciones oculares, frotarse los ojos con frecuencia puede ser una respuesta al malestar causado por las cataratas.
Si observas alguno de estos síntomas en su hijo, es crucial consultar a un especialista.
En el Centro Fernández-Velázquez, ofrecemos evaluaciones detalladas para diagnosticar y tratar las cataratas, permitiendo a los niños disfrutar de una mejor calidad de vida visual.
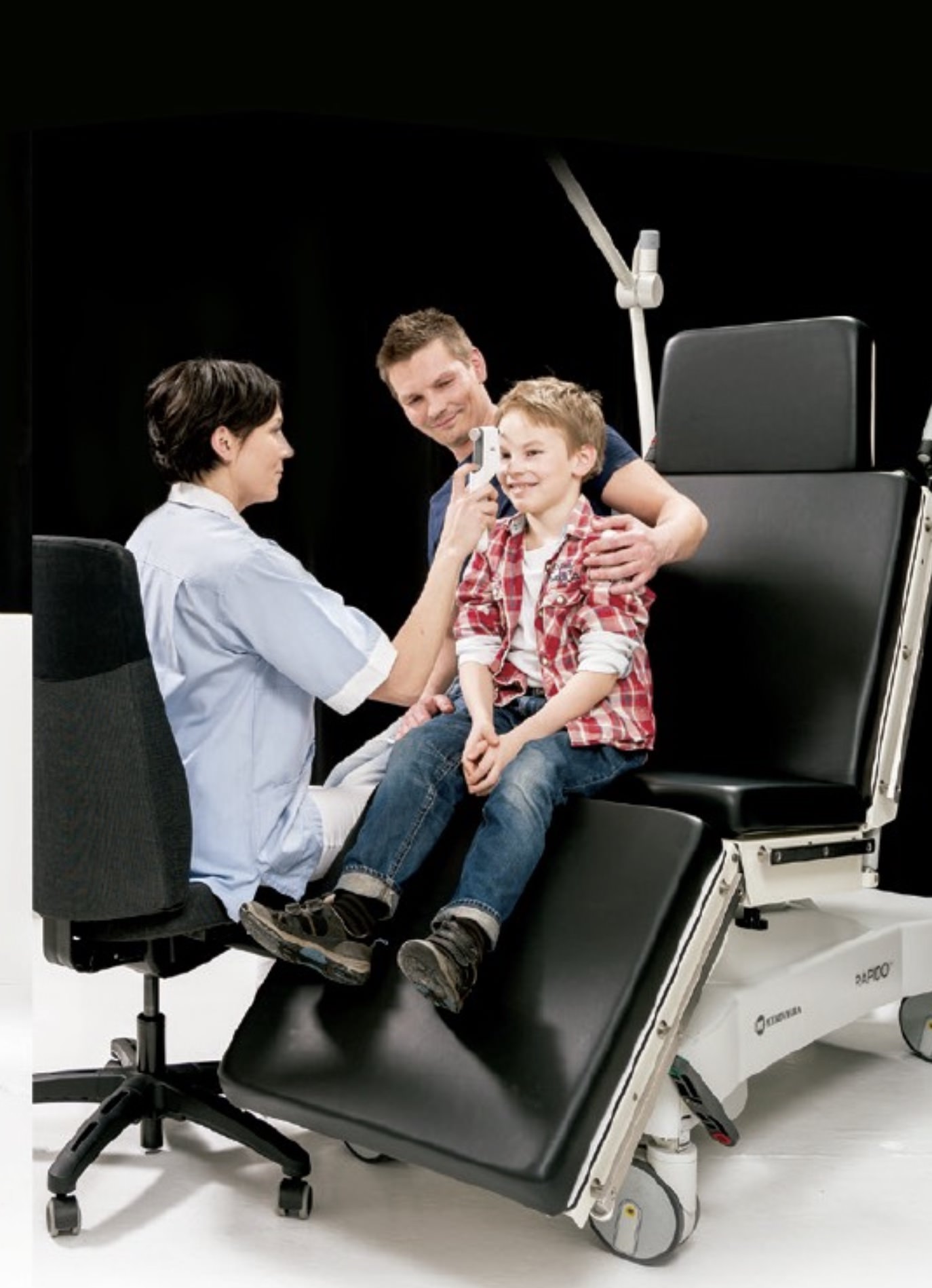
Diagnóstico y detección temprana
La detección temprana de las cataratas en niños es crucial para prevenir el deterioro de la visión y asegurar las mejores posibilidades de un desarrollo visual normal. Un diagnóstico oportuno permite iniciar tratamientos que pueden corregir o mejorar significativamente la visión antes de que se produzcan alteraciones visuales permanentes.
En el Centro Fernández-Velázquez, utilizamos una variedad de métodos de diagnóstico para identificar cataratas en las etapas más tempranas posibles:
1. Examen Oftalmológico Completo: Incluye pruebas de agudeza visual que se adaptan a la edad del niño, inspección de la lente del ojo con lámparas de hendidura y oftalmoscopios para detectar opacidades.
2. Ultrasonido Ocular: Cuando la opacidad de la lente impide la visualización clara del fondo de ojo, el ultrasonido ocular permite evaluar la estructura interna del ojo y confirmar la presencia de cataratas.
3. Fotografía del Segmento Anterior: Se utiliza para documentar el estado del cristalino y monitorear su evolución a lo largo del tiempo.
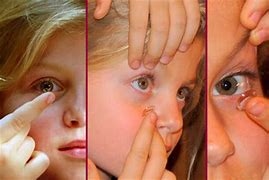
4. Exámenes de Reflexión Roja: Un método simple pero efectivo que puede ser utilizado incluso en recién nacidos para detectar irregularidades en la transmisión de luz a través del cristalino.
La detección precoz también incluye exámenes regulares de la vista, especialmente si existen antecedentes familiares de cataratas o condiciones asociadas que puedan incrementar el riesgo de desarrollar esta condición.
Nuestro equipo está comprometido a usar tecnología de punta y técnicas avanzadas para diagnosticar y manejar las cataratas infantiles, asegurando que cada niño tenga la oportunidad de alcanzar su potencial visual óptimo.
¿Preocupado por la visión de tu hijo?
Programa una evaluación con nuestros expertos.
Tratamiento de cataratas infantiles
El tratamiento más rápido posible de las cataratas en niños es crucial para restablecer la visión y prevenir el deterioro visual a largo plazo.
En el Centro Fernández-Velázquez, empleamos técnicas avanzadas y tratamientos personalizados según la edad del niño y la severidad de la catarata.
Las principales opciones de tratamiento incluyen:
1. Cirugía de Cataratas: Es el tratamiento más efectivo, donde se extrae el cristalino opaco y, en muchos casos, se reemplaza con una lente intraocular adaptada al ojo infantil.
2. Adaptación de Lentes de Contacto: Especialmente en casos donde no es posible la implantación de una lente intraocular de inmediato.
3. Control y Seguimiento Continuo: Fundamental para asegurar el desarrollo adecuado de la visión tras la intervención.
Para conocer más sobre cómo abordamos estos tratamiento de cataratas infantiles y adaptamos cada caso a las necesidades específicas del niño.
Vivir con cataratas infantiles: Adaptación y cuidados
Afrontar el diagnóstico de cataratas en un niño puede ser un desafío para toda la familia. Sin embargo, con los ajustes adecuados, los niños con cataratas pueden llevar una vida plena y activa. Aquí ofrecemos algunos consejos prácticos para manejar esta condición en la vida cotidiana:
Al implementar estos consejos, las familias pueden ayudar significativamente a sus hijos a adaptarse y prosperar a pesar de las cataratas, asegurando que tengan todas las oportunidades para un desarrollo saludable y feliz.
Prevención
Aunque no todas las cataratas infantiles se pueden prevenir, especialmente aquellas de origen genético o congénito, hay medidas que pueden tomarse para reducir el riesgo o detectar tempranamente la condición. Aquí ofrecemos algunas estrategias clave:
1. Controles Visuales Regulares
Exámenes Oftalmológicos: Programar exámenes de la vista regulares desde el nacimiento es crucial. Estos controles ayudan a detectar cataratas y otras anomalías visuales lo más pronto posible, lo cual es esencial para un tratamiento efectivo y oportuno.
2. Protección Contra la Radiación UV
Uso de Gafas de Sol: Proteger los ojos de los niños de la exposición excesiva a los rayos UV con gafas de sol adecuadas puede reducir el riesgo de desarrollar cataratas más adelante en la vida.
3. Manejo de Condiciones de Salud
Control de Enfermedades: Gestionar adecuadamente condiciones de salud como la diabetes en niños es fundamental, ya que estas condiciones pueden aumentar el riesgo de cataratas.
4. Nutrición Saludable
Dieta Equilibrada: Una dieta rica en vitaminas y antioxidantes puede ayudar a mantener la salud ocular. Alimentos ricos en vitaminas C y E, así como luteína y zeaxantina, pueden ser especialmente beneficiosos.
5. Evitar el Uso Innecesario de Corticosteroides
Uso Cauteloso de Medicamentos: Algunos medicamentos, especialmente los corticosteroides, pueden aumentar el riesgo de desarrollar cataratas. Su uso debe ser siempre supervisado por un médico y limitado a lo estrictamente necesario.
Implementar estas prácticas no garantiza la prevención completa de las cataratas, pero puede ayudar a reducir la incidencia o la severidad de esta condición.
Además, la detección temprana mediante controles regulares permite intervenciones que pueden preservar la visión de manera significativa.